Se faire opérer loin de chez soi : les configurations sociales et spatiales de la distance aux soins de chirurgie
Ronan Ysebaert, Julie Vallée, Timothée Giraud, Benoit Conti et Sophie Baudet-Michel
Cinq millions de personnes ont été hospitalisées pour chirurgie en France en 2019. Pour près de 40 % d’entre elles, les lieux d’hospitalisation sont situés à moins de 6 km de leur domicile, sans différence notable entre les populations des territoires riches ou pauvres. Mais les inégalités se creusent lorsqu’il faut se déplacer sur des distances plus importantes : les opérations éloignées de plus de 30 km du domicile concernent ainsi près d’un quart des patient·es des territoires pauvres, contre à peine 4 % des patient·es des territoires riches.
Texte intégral
Les hôpitaux constituent depuis la création de la sécurité sociale et la modernisation d’après-guerre un symbole de l’ambition d’égalité dans l’accès aux droits et aux soins sur le territoire. Équipements hautement techniques et reposant sur la présence d’un personnel très qualifié, les hôpitaux disposant de service de chirurgie ne sont pas présents partout. Leur rareté contraint certain·es patient·es à effectuer de longs trajets pour se faire opérer, engendrant des inégalités entre territoires.
Qui va se faire opérer et pourquoi ?
6 millions d’actes chirurgicaux, concernant plus de cinq millions de personnes (7.5 % de la population française), sont enregistrés en 2019 dans les hôpitaux français. Ces opérations sont plus fréquentes parmi les personnes âgées que dans le reste de la population, et quasiment deux fois plus nombreuses pour les femmes de 30 à 40 ans (concernées par les grossesses) que pour les hommes du même âge (figure 1).
Figure 1. Proportions des personnes opérées en 2019 par rapport à la population totale : répartition par âge et genre
Figure 1. Proportions des personnes opérées en 2019 par rapport à la population totale : répartition par âge et genre
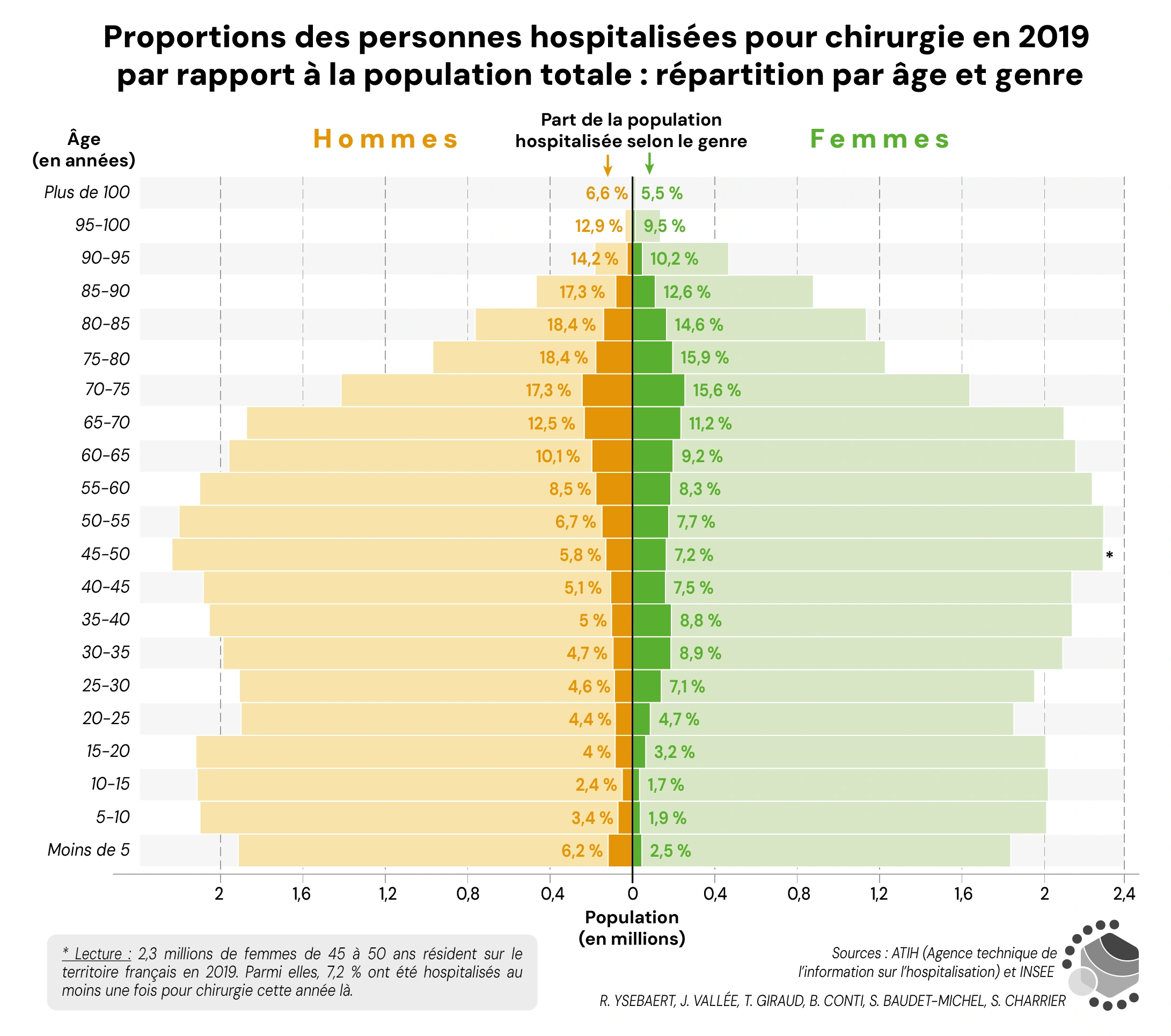
Sources : ATIH (Agence technique de l'information sur l'hospitalisation) et INSEE.
Lecture : Proportions des personnes opérées en 2019 par rapport à la population totale : répartition par âge et genre
Ces 6 millions d’actes chirurgicaux concernent d’abord l’appareil musculosquelettique, puis l’œil (l’opération de la cataracte est la plus réalisée) et le tube digestif (tableau 1). La proportion d’actes réalisés en ambulatoire (c’est-à-dire ne donnant pas lieu à une nuit d’hospitalisation et impliquant donc deux déplacements le même jour) varie d’une chirurgie à l’autre : très importante pour la chirurgie de l’œil (92 % des actes), elle l’est beaucoup moins pour celle du tube digestif (35 %). L’âge médian des patient·es et la distance moyenne aux lieux d’opération varient aussi fortement d’une chirurgie à l’autre.
Tableau 1. Caractéristiques des actes chirurgicaux les plus fréquents en 2019
Tableau 1. Caractéristiques des actes chirurgicaux les plus fréquents en 2019
| Catégorie majeure de diagnostic (CMD) Type d’affections et pathologies |
Actes chirurgicaux (millions) |
Âge médian des personnes (années) |
Distance médiane parcourue (km) |
Part de la chirurgie ambulatoire (%) |
| Traumatismes de l'appareil musculosquelettique et du tissu conjonctif |
1.543 | 58 | 13.2 | 43.3 |
| Oeil | 1.096 | 73 | 11.8 | 92.2 |
| Tube digestif | 0.521 | 57 | 9.5 | 35.4 |
| Peau, tissu, seins | 0.497 | 53 | 10.2 | 60.6 |
| Appareil génital féminin | 0.357 | 41 | 11.5 | 56.0 |
| Oreilles, nez, gorge, bouche et dents | 0.351 | 20 | 11.3 | 60.4 |
| Rein et des voies urinaires | 0.302 | 65 | 11.2 | 30.9 |
| Appareil circulatoire | 0.282 | 68 | 15.5 | 29.5 |
| Appareil génital masculin | 0.259 | 42 | 9.8 | 55.2 |
| Système nerveux | 0.251 | 58 | 15.9 | 67.5 |
| Grossesses pathologiques, accouchements et affections du post-partum |
0.214 | 32 | 6.3 | 16.3 |
| Autre | 0.372 | 54 | 13.2 | 21.3 |
| Ensemble | 6.045 | 59 | 11.7 | 52.6 |
Les hôpitaux privés plus concentrés dans les grandes villes que les hôpitaux publics
Ces actes chirurgicaux sont réalisés au sein de 1 116 hôpitaux. Les hôpitaux privés, quoique moins nombreux, concentrent plus de la moitié des opérations (tableau 2). La répartition spatiale des services hospitaliers de chirurgie varie selon le statut public ou privé de l’hôpital : 55 % des hôpitaux privés avec un service de chirurgie sont situés dans les grands pôles urbains (contre 40 % des hôpitaux publics). La tendance s’inverse dans les pôles urbains moins importants et leurs couronnes (33 % des hôpitaux privés y sont situés, contre 47 % des hôpitaux publics).
Tableau 2. Hôpitaux publics et privés pratiquant des actes chirurgicaux, opérations réalisées et distance moyenne entre zone de résidence et lieu d’hospitalisation, par catégorie d’aire d’attraction des villes (AAV)
Tableau 2. Hôpitaux publics et privés pratiquant des actes chirurgicaux, opérations réalisées et distance moyenne entre zone de résidence et lieu d’hospitalisation, par catégorie d’aire d’attraction des villes (AAV)
| Hôpitaux publics | Hôpitaux privés | Distance entre zone de résidence et lieu d’hospitalisation |
Opérations dans un hôpital public | Opérations dans un hôpital privé | |||||
| n | % | n | % | Médiane (km) | n (millions) | % | n (millions) | % | |
| Grand pôle | 255 | 40 | 261 | 55 | 5.1 | 1.708 | 44 | 2.205 | 56 |
| Couronne grand pôle | 83 | 13 | 56 | 12 | 15.2 | 0.208 | 39 | 0.328 | 61 |
| Petit/moyen pôle | 263 | 41 | 140 | 30 | 24.6 | 0.727 | 51 | 0.711 | 49 |
| Couronne petit/moyen pôle | 38 | 6 | 16 | 3 | 19.6 | 0.066 | 41 | 0.093 | 59 |
| Hors aire d’attraction des villes | 4 | 1 | 0 | 0 | 34.2 | 0.001 | 100 | 0 | 0 |
| Total (France) | 643 | 100 | 473 | 100 | 11.7 | 2.709 | 45 | 3.336 | 55 |
Lecture : 4 premières colonnes : 261 hôpitaux privés sont localisés dans les grands pôles soit 55 % des hôpitaux privés, 56 dans leurs couronnes soit 12 % des hôpitaux privés… 4 dernières colonnes : 2 205 000 d’opérations ont eu lieu dans les hôpitaux privés des grands pôles soit 56 % des opérations effectuées dans les grands pôles.
Contrairement aux hôpitaux privés, les hôpitaux publics sont ainsi présents dans tous les départements français, même les plus ruraux (figure 2) : c’est ce maillage territorial d’un service public hospitalier qui répond en premier lieu aux ambitions originelles d’équité spatiale du système de soins.
Figure 2. Localisation des hôpitaux publics et privés pratiquant des opérations de chirurgie en 2019
Figure 2. Localisation des hôpitaux publics et privés pratiquant des opérations de chirurgie en 2019

Sources : ATIH (Agence technique de l'information sur l'hospitalisation).
Des distances à l’hôpital plus grandes dans les espaces éloignés des centres des départements et des grandes villes
En France, la distance médiane entre les lieux de résidence des patient·es et les services hospitaliers de chirurgie fréquentés est de 12 km en 2019. Cette valeur modérée est liée à la localisation des établissements hospitaliers, situés en grande partie dans les villes, donc dans des espaces densément peuplés. Pour autant, un dixième de la population franchit des distances importantes, avec des opérations réalisées dans des hôpitaux situés à plus de 57 km de leur domicile.
La figure 3 représente la distance médiane aux services hospitaliers de chirurgie, à l’échelon des 5 644 zones de résidence des patients, dites zones PMSI (voir Les coulisses de la planche). Cette carte rend compte d’une image classique de la distance aux services rares : une géographie de l’armature urbaine se dessine, avec de faibles distances parcourues par les habitant·es des villes ou de leur proche périphérie et des distances de plus en plus grandes au fur et à mesure que l’on s’éloigne des centres urbains. À cette première image se surimpose celle de la maille départementale : c’est en limite des départements que l’éloignement aux services de chirurgie est le plus notable. Quatre catégories de départements apparaissent selon les distances à la chirurgie :
- des distances importantes malgré la présence d’un service de chirurgie hospitalier (Haute-Marne, Meuse, Alpes-de-Haute-Provence, …).
- un gradient de distance croissante depuis le centre géographique du département (Sarthe, Lozère, Martinique, Guadeloupe, …).
- plusieurs zones de faible distance (moins de 15 km) grâce à la présence de plusieurs hôpitaux dans différentes villes du département ou du département voisin (Finistère, Hérault, Moselle, …).
- des faibles distances généralisées dans les départements densément urbanisés (Rhône, Nord, Bas et Haut-Rhin, …).
Figure 3. Distance médiane des lieux de résidence des patient·es aux services hospitaliers de chirurgie fréquentés (en 2019)
Figure 3. Distance médiane des lieux de résidence des patient·es aux services hospitaliers de chirurgie fréquentés (en 2019)
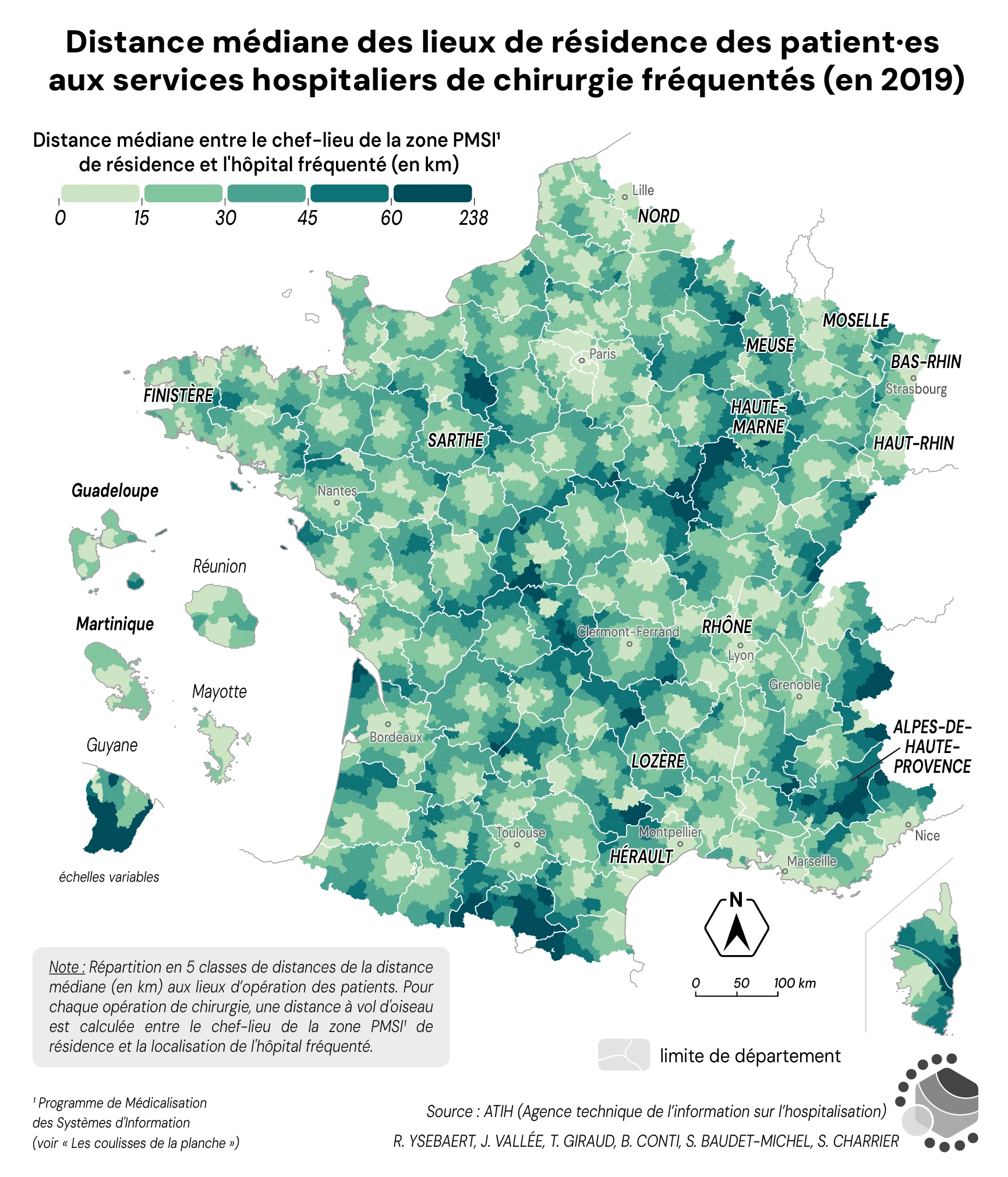
Sources : ATIH (Agence technique de l'information sur l'hospitalisation).
Lecture : Répartition en 5 classes de distances de la distance médiane (en km) aux lieux d’opération des patients. Pour chaque acte chirurgical, une distance à vol d’oiseau est calculée entre le chef-lieu de la zone PMSI de résidence et la localisation de l’hôpital.
La configuration spatiale de cette distance témoigne du double héritage d’une trame hospitalière dense, reposant sur le maillage fin des départements, et sur la volonté historique du pouvoir politique de rendre accessible les services hospitaliers en tout lieu du territoire Cependant, ce maillage ubiquiste se trouve remis en cause à partir de la fin des années 1990, avec des réformes hospitalières qui mettent l’accent sur une combinaison alliant technicité, sécurité et efficacité et conduisent à la fermeture de services de chirurgie. Une soixantaine de zones PMSI (par exemple La Flèche, Sarthe ; Arbois, Jura ; Mazamet, Tarn) et les campagnes voisines se voient alors privées de leurs services de chirurgie.
Quelles inégalités sociales dans les distances aux lieux d’hospitalisations ?
Les distances aux services hospitaliers de chirurgie sont-elles liées au niveau de vie des populations ? Autrement dit, le fait d’habiter dans un territoire où les revenus des ménages sont globalement faibles s’accompagne-t-il d’un éloignement plus important que celui observé dans les territoires où les revenus sont globalement plus élevés ?
La lecture croisée de la distance aux services hospitaliers et du revenu médian des ménages par zone PMSI révèle de nettes inégalités, au détriment des territoires les plus pauvres et éloignés des services de chirurgie (figure 6). Sur 66.6 millions de personnes vivant en France, 58.5 % (39 millions) se sont rendus dans des services hospitaliers de chirurgie situés à moins de 12.3 km de leur domicile, tandis que 18 % (11.8 millions) se sont déplacés à plus de 26.3 km de leur domicile. Parmi ces 11.8 millions, les habitants des territoires pauvres sont surreprésentés. À l’inverse, ce sont les habitants des territoires riches qui sont surreprésentés parmi les 39 millions de personnes qui accèdent à des services hospitaliers de chirurgie à moins de 12.3 km de leur domicile.
Figure 4. Distance aux services hospitaliers de chirurgie fréqentés et revenus médians des ménages : neuf catégories de territoires
Figure 4. Distance aux services hospitaliers de chirurgie fréqentés et revenus médians des ménages : neuf catégories de territoires
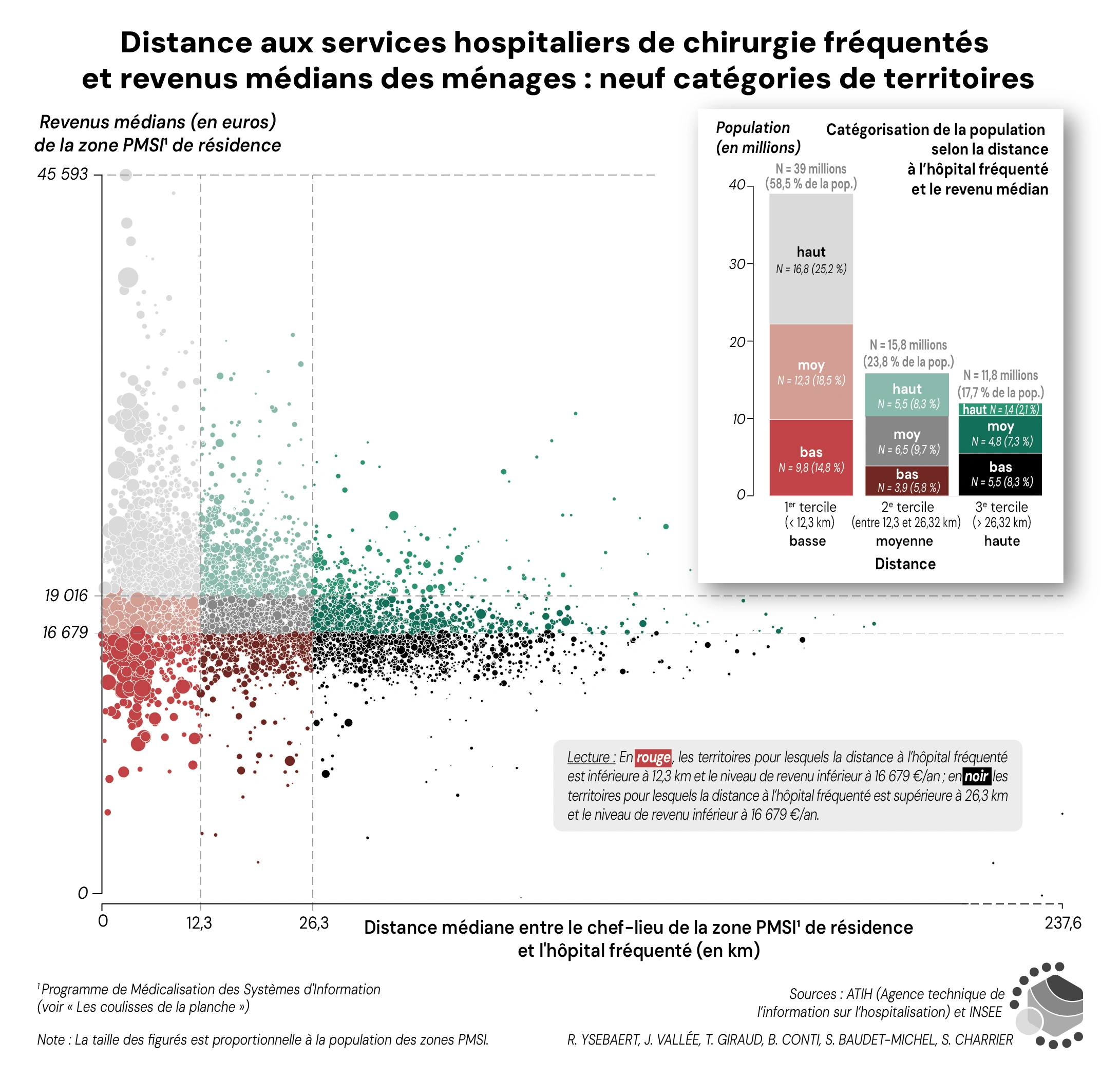
Sources : ATIH (Agence technique de l'information sur l'hospitalisation).
Les zones PMSI sont classées en 3 terciles de revenus. Lecture : En rouge les territoires pour lesquels la distance à la chirurgie est inférieure à 12.3 km et le niveau de revenu inférieur à 16 679 €/an ; en bas à droite (en noir) les territoires pour lesquels la distance est supérieure à 26.3 km et le niveau de revenu inférieur à 16 679 €/an.
Lecture (diagramme en bâtons) : 39 millions de patient·es se sont rendus à un service de chirurgie distant de moins de 12.3 km, dont 16.8 millions résidaient dans des zones PMSI où le niveau de revenu était supérieur à 19 016 €/an.
Les courbes (figure 6) croisant distance aux services hospitaliers de chirurgie et population cumulée soulignent aussi les écarts entre territoires riches et pauvres dans la distance aux lieux d’opération, en apportant une précision supplémentaire sur la distance à partir de laquelle se creusent les inégalités sociales. Ainsi, près de 40 % des individus accèdent à des services hospitaliers de chirurgie à moins de 6 km de leur domicile, sans différence notable entre les populations des territoires riches ou pauvres. En revanche, les inégalités sociales apparaissent dès lors qu’il s’agit de se déplacer sur de plus longues distances, si bien que 23.2 % des patient·es des territoires pauvres, contre à peine 3.5 % des patient·es des territoires riches se font opérer dans un service de chirurgie situé à plus de 30 km de leur domicile.
Figure 5. Répartition de la population en fonction de la distance médiane aux lieux d’opération
Figure 5. Répartition de la population en fonction de la distance médiane aux lieux d’opération
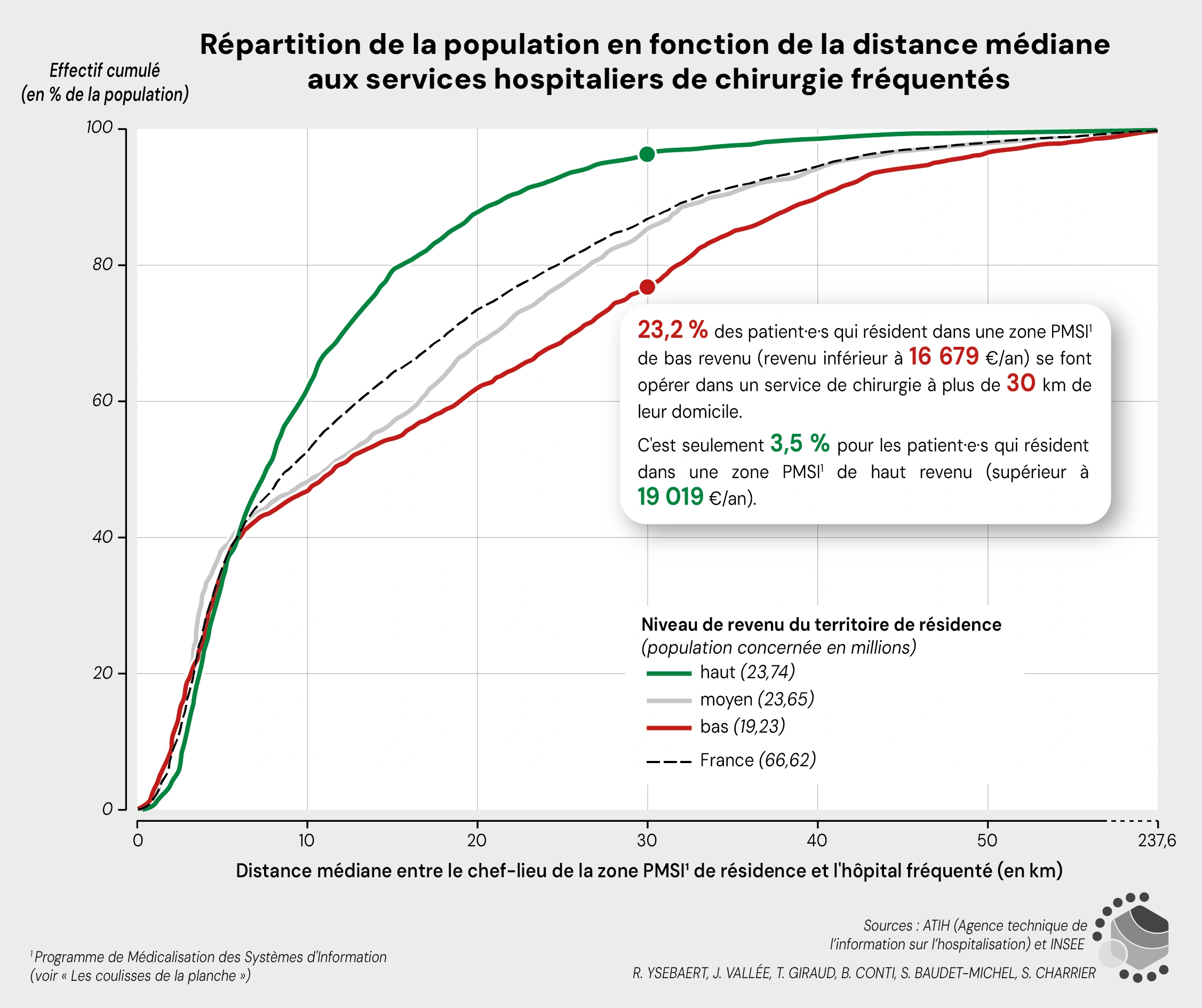
Sources : ATIH (Agence technique de l'information sur l'hospitalisation) et INSEE.
Comment s’agencent les différents types de territoires, entre ceux où distance et revenus sont élevés, ceux où distance et revenus sont faibles, en passant par ceux où la distance est faible et les revenus élevés, ou à l’inverse la distance est élevée et les revenus faibles (figures 6 et 7) ? Les territoires cumulant éloignement et pauvreté sont localisés dans les espaces peu denses, en périphérie des départements du centre et de l’ouest de la France (Indre, Creuse, Charente, etc.), mais aussi dans certains départements du sud (Gers, Aude, Aveyron), dans le sud des Ardennes, le nord de l’Aisne et les espaces éloignés des chefs-lieux dans les DROM. Localement, cette typologie souligne une configuration spécifique des départements : (i) des centres urbains concentrant des populations parcourant de faibles distances et disposant de revenus faibles, à proximité de populations aux revenus moyens ou élevés, (ii) des couronnes plus aisées et peu éloignées des hôpitaux, (iii) et des espaces périphériques à la fois éloignés et pauvres. Enfin, certaines longues distances sont associées à des espaces plus aisés (Savoie, Eure-et-Loir, Côte-d’Or, …) situés parfois dans les périphéries lointaines des grandes villes attractives (Toulouse, Nantes, Grenoble, Bordeaux).
Figure 6. Distance médiane aux services hospitaliers de chirurgie et revenu médian des territoires 2019 : les espaces ruraux et l’Outre-Mer cumulent les désavantages
Figure 6. Distance médiane aux services hospitaliers de chirurgie et revenu médian des territoires 2019 : les espaces ruraux et l’Outre-Mer cumulent les désavantages

Sources : ATIH (Agence technique de l'information sur l'hospitalisation) et INSEE.
Lecture : Répartition en 9 classes en fonction de deux variables : 1- la distance médiane (en km) aux hôpitaux fréquentés ; 2- le revenu médian de la population résidente.
Les figures 7a et 7b mettent en évidence des configurations spécifiques : des territoires cumulant éloignement et pauvreté (Creuse et sud des Ardennes) ; des territoires fortement urbanisés, où des populations aux revenus hétérogènes parcourent de faibles distances (Métropole du Grand Paris, Région lilloise) ; des territoires structurés autour d’une agglomération, où la couronne aisée et peu éloignée des services de chirurgie s’oppose aux périphéries également aisées, mais distantes de la chirurgie (Toulouse, Strasbourg) ; des territoires marqués par des périphéries éloignées et pauvres (Calvados et Vienne) et des territoires marqués par des périphéries éloignées mais plus aisées (Savoie et sud de la Marne).
Figure 7. Distance médiane aux services de chirurgie hospitalier et revenu médian (2019) : focus sur quelques configurations locales
Figure 7. Distance médiane aux services de chirurgie hospitalier et revenu médian (2019) : focus sur quelques configurations locales
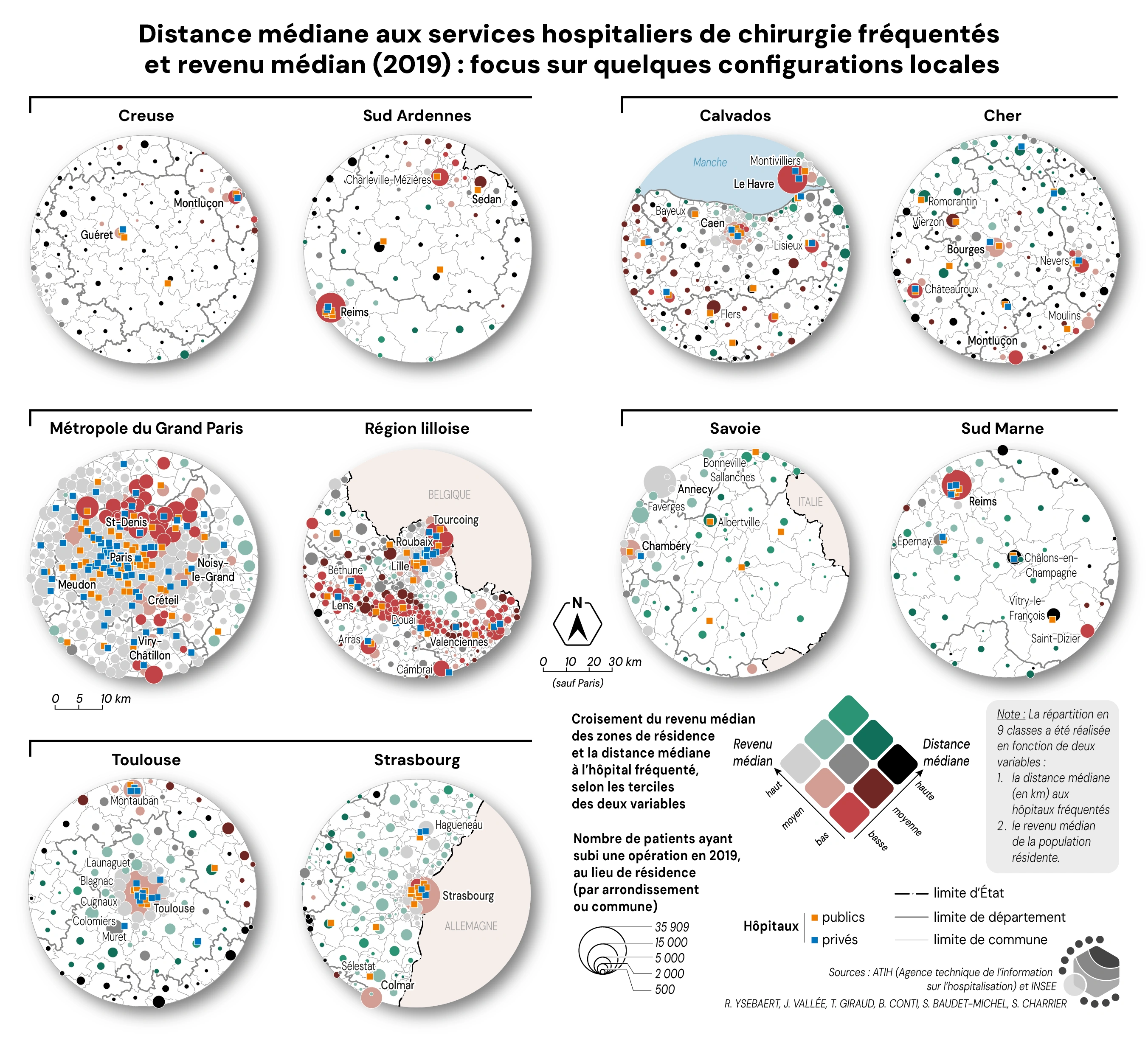
Sources : ATIH (Agence technique de l'information sur l'hospitalisation) et INSEE.
Lecture : Ces zooms donnent à voir des configurations spatiales spécifiques. Les masses en jeu (nombre de patients au lieu de résidence) sont ici rappelées grâce à des figurés proportionnels comparables d’une carte à l’autre.
Si l’accessibilité financière à la chirurgie est en partie garantie grâce au système de la sécurité sociale, la localisation des hôpitaux sur le territoire fait varier les distances que les populations doivent parcourir pour se faire hospitaliser. Cette dimension géographique de l’accessibilité aux soins créée des inégalités en cascade, voire les redouble dans les cas où les populations aux faibles revenus sont aussi celles qui sont les plus éloignées des services de chirurgie. L’éloignement peut avoir de lourdes conséquences sur la qualité de la prise en charge : les retards entraînant parfois une aggravation des pathologies qui nécessiteraient une intervention chirurgicale. En outre, l’éloignement limite le choix du lieu d’opération. Les personnes dont l’hôpital « le plus proche » est éloigné et qui rencontrent déjà des difficultés pour s’y rendre, n’ont guère de marge de manœuvre : aller consulter ailleurs n’est pas envisageable car nécessiterait de se déplacer encore plus loin. Les distances aux lieux d’opération soulignent ainsi des enjeux de dépendance à la mobilité dont souffrent les personnes les moins mobiles (personnes âgées, personnes en situation de handicap, populations précaires).
Les coulisses de la planche
Les variables utilisées proviennent des sources suivantes :
- Les actes médicaux en 2019 et les caractéristiques des patients (âge, sexe, lieu de résidence) ont été extrait sur la plateforme de l’ATIH (Agence technique de l’information sur l’hospitalisation) du fichier PMSI « Programme de Médicalisation des Systèmes d'Information ». Les fichiers mobilisés sont liés ensemble grâce à un identifiant commun : l’acte médical, soit 32306686 actes médicaux. Plusieurs étapes de consolidation/filtrage des données sont nécessaires pour n’inclure dans l’analyse que les actes médicaux utiles à l’analyse. Ces données ont été enrichies à partir des indicateurs sur les actes chirurgicaux, et déduits de la consolidation des actes médicaux 2019 : nombre d’opérations au lieu de résidence/de destination, d’hôpitaux, calcul des distances parcourues selon que l’opération ait été réalisée dans un établissement public ou privé.
- La localisation des établissements hospitaliers (cliniques et hôpitaux privés) est connue à l’adresse grâce au fichier SAE Statistique Annuelle des Établissements de la DREES. La Direction de la Recherche, des Études, de l’Évaluation et des Statistiques (Drees) est le service statistique ministériel dans les domaines de la santé et du social.
Ces données ont été enfin associées aux données de l’INSEE : structures par âge, revenus et déduction de l’aire d’attraction des villes dominante des mailles PMSI.
Les données sont agrégées dans 5 644 zones de résidence des patients (zones PMSI, définies par le « Programme de Médicalisation des Systèmes d'Information »). Les zones PMSI correspondent généralement à une zone postale ou à un regroupement de zones postales lorsqu’elles comptent moins de 1 000 habitants, ce qui permet de préserver l’anonymat des patients.
La présentation détaillée des données utilisées, la méthodologie reproductible mobilisée pour produire cartes, graphiques et tableaux synthétiques de cette contribution ainsi que les jeux de données consolidés sont accessibles dans l'entrepôt de données suivant : https://nakala.fr/10.34847/nkl.fd14bg29
Bibliographie
Bontron, J.-C. (2013). L'accès aux soins des personnes âgées en milieu rural : problématiques et expériences. Gérontologie et société, vol. 36146, n°3, pp. 153-171.
Chevillard, G., Mousques, J., Lucas-Gabrielli, V., Bourgueil, Y., Rican, S., Salem, G. (2016). Dépeuplement rural et offre de soins de premiers recours : quelles réalités et quelles solutions ?. Espace Populations Sociétés, n°2015/3-2016/1.
Cour des Comptes. (2023). Les établissements de santé privé et public, entre concurrence et complémentarité. Consulté sur https://www.ccomptes.fr/fr/publications/les-etablissements-de-sante-publics-et-prives-entre-concurrence-et-complementarite
Lucas-Gabrielli, V., Pierre, A., Com-Ruelle, L., Coldefy, M. (2016). Pratiques spatiales d’accès aux soins. Consulté sur http://www.irdes.fr/recherche/rapports/564-pratiques-spatiales-d-acces-aux-soins.pdf
 Science ouverte
Science ouverte
Accès ouvert
Données ouvertes
- https://nakala.fr/10.34847/nkl.fd14bg29 - CC 4.0 BY-SA
Sources logicielles
- https://gitlab.huma-num.fr/atlas-social-de-la-france/asf/-/tree/main - Sources du script R ASF, Licence GNU/GPL.
Citer ce document
Ronan Ysebaert, Julie Vallée, Timothée Giraud, Benoit Conti et Sophie Baudet-Michel, 2026 : « Se faire opérer loin de chez soi : les configurations sociales et spatiales de la distance aux soins de chirurgie », in R. Le Goix, A. Ribardière, J. Rivière & alii, Atlas Social de la France [En ligne], eISSN : 3100-0797, mis à jour le : 12/05/2026, URL : http://atlas-social-de-france.fr/index.php?id=1313, DOI : https://doi.org/10.48649/asf.1313.